Co je valgózní deformita nohy? Příčiny výskytu, diagnostiku a léčebné metody rozebereme v článku Dr. Nikity Valerijeviče Sakoviče, ortopeda s 9letou praxí.
Článek Dr. Nikity Sakoviče Sakoviče napsala literární redaktorka Elena Berezhnaya, vědecký redaktor Sergey Fedosov

Definice nemoci. Příčiny onemocnění
Valgusová deformita chodidla – komplexní onemocnění, které se projevuje příčným a podélným plochým chodidlem, zakřivením prvního prstu, tvorbou kostního “boule” a porušením vlastní svalově-vazivové rovnováhy. [2] [6] [13]
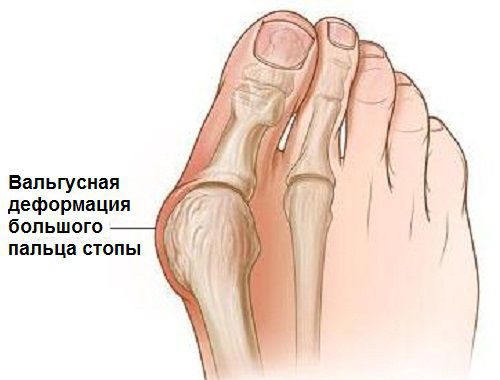
Onemocnění je doprovázeno oploštěním chodidel a jejich „kolapsem“ na vnitřní straně.
Podle statistik mezi četnými ortopedickými onemocněními nohou zaujímá přední místo příčně rozšířená deformita jejího předního úseku, provázená valgózní (vnější) odchylkou prvního prstu. Poprvé byla patologie popsána před více než 200 lety a stále tvoří asi 80 % všech variant deformit nohy. Ve větší míře se tato patologie týká žen – asi 98%. [3] [8]
V běžném životě lidé tuto nemoc nazývají různě – halux, halux, boule na prstu, zakřivení prvního prstu atd. Ať už to nazvete jakkoli, podstata se nemění: první prst se vychyluje k druhému a dochází k deformaci v metatarzofalangeální nejvíce “boulí”). Kromě estetické složky způsobuje onemocnění člověku nepohodlí a nepohodlí při chůzi.
Existuje mnoho příčin vedoucích k zakřivení nohy, ale zřídka se vyskytují izolovaně:
- ploché nohy: příčné, podélné, kombinované; vrozené a získané;
- osteoporóza: nízký obsah vápníku v kostech, což vede ke ztrátě tuhosti a změně tvaru. Příčinou mohou být hormonální poruchy a dědičná predispozice; [deset]
- nadváha: chodidlo má omezující tlakový potenciál, který vydrží bez deformace. S poklesem odporu nebo zvýšením hmotnosti vazy a svaly nevydrží a přetíží se;
- genetická predispozice: hyperelasticita nohy může být vrozená. [15] Současně je oslabený pohybový aparát a zvyšuje se pravděpodobnost vzniku plochých nohou;
- chodit ve špatných botách. Je nežádoucí neustále nosit úzké boty a vysoké podpatky, protože zátěž na chodidlo je rozložena nesprávně – téměř veškerá hmotnost padá na přední část, konkrétně na metatarzofalangeální kloub prvního prstu; [13][17]
- endokrinní poruchy: náhlé změny hormonálního pozadí během těhotenství, s menopauzou a dokonce i její měsíční výkyvy v důsledku menstruačního cyklu mohou způsobit oslabení vazů; [9]
- poranění nohou: úder nebo pád těžkého předmětu na nohu může způsobit zlomeninu nebo modřinu, což vyvolává nástup deformace.
Pokud zaznamenáte podobné příznaky, poraďte se se svým lékařem. Nevykonávejte samoléčbu – je to nebezpečné pro vaše zdraví!
Příznaky valgózní deformity nohy
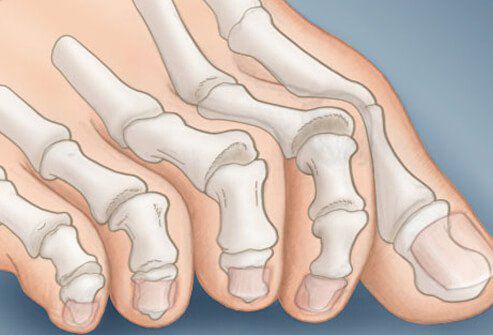
V počátečních fázích se objevuje únava při chůzi, „kuří oka“ na chodidle a „kalosita“ na vnitřní straně prvního metatarzofalangeálního kloubu. [13] Bolí klouby, palec se vychyluje do strany, na vnitřní straně se objevuje „boule“. Spolu s prvním prstem se deformuje i zbytek a stávají se kladivovým tvarem.
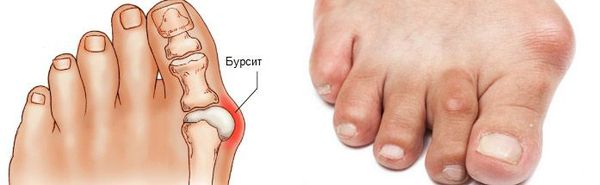
Bolest zesiluje, staré boty se zužují a je téměř nemožné najít pohodlné boty. Kalus a ztluštělé měkké tkáně jsou bolestivé a zanícené. Vzniká bursitida, která se může stát chronickou.
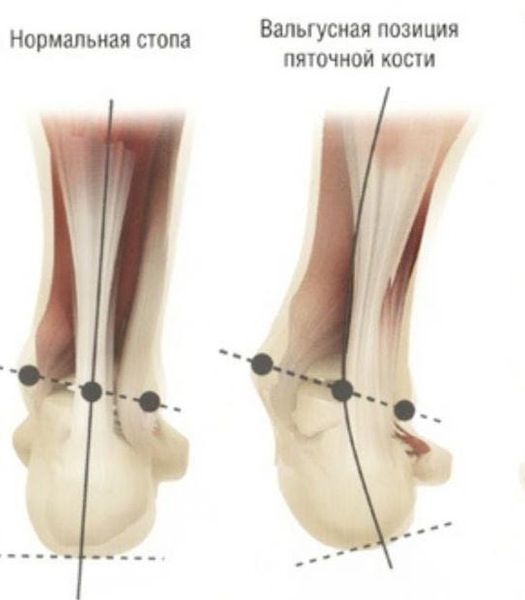
Zadní část chodidla se také zakřivuje, což vypadá jako neobvyklý PEC. [11] [15] Bolest se zvyšuje a začíná se objevovat v subtalárním a hlezenním kloubu. Při neléčení dochází k přetěžování kolen, kyčelních kloubů a páteře. [2] [7] Někdy dochází k zarůstání nehtu prvního prstu, což způsobuje nepohodlí při chůzi.
Zpočátku se pacienti obvykle obávají pouze kosmetické vady – vychýlení prvního prstu a kostního výrůstku na vnitřní straně kloubu. To je zvláště patrné při nošení otevřených bot, návštěvě pláže nebo bazénu. To je důvod, proč mnoho žen přichází k ortopedickému traumatologovi.
Patogeneze valgózní deformity nohy
V důsledku oslabení pohybového aparátu nohy a nesprávného zatěžování dochází ke změně opěrných bodů a ke zploštění příčné a podélné klenby.
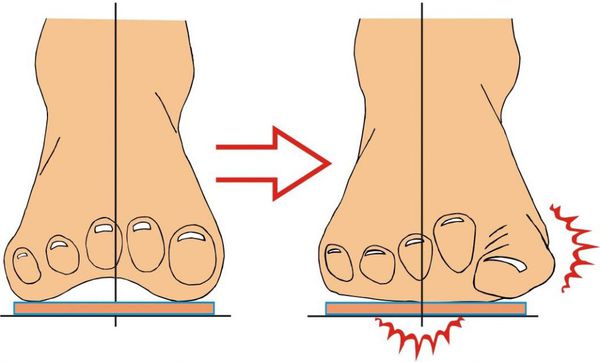
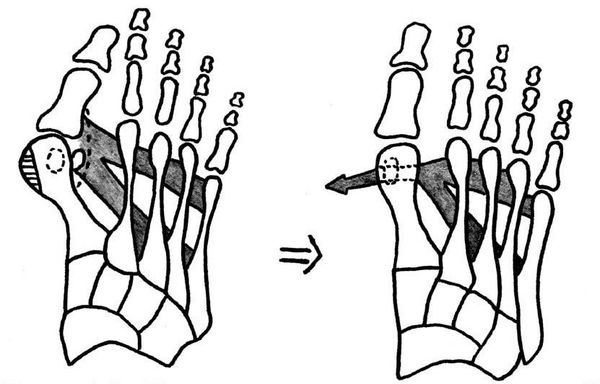
Zátěž a podpora se přenáší na všechny metatarzofalangeální klouby, což vede k vějířovité divergenci kostí přednoží. [4] [15] Existuje nerovnováha ve svalové síle, která drží první prst na noze rovně, což způsobuje jeho vychýlení a postupné zakřivení.
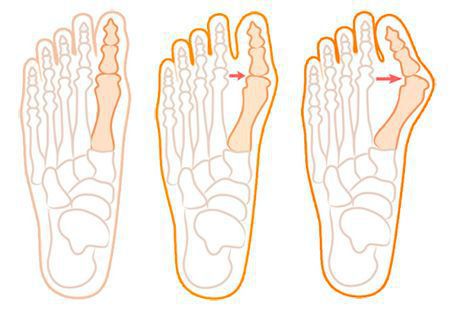
Za významný posun kostí prvního prstu směrem ven se považuje posun o více než 10 stupňů. Paralelně dochází ke změnám v kapsulárně-vazivovém aparátu – protažení vnějších úseků, posunutí sezamské hamaky. [6] [13]
Také příčné šíření přispívá k rozvoji metatarsalgie – bolesti v oblasti II-IV metatarzálních kostí v důsledku nadměrné zátěže, protože normálně v přední části dopadá hlavní opora na hlavy I a V. [5] [8]
Kromě metatarsalgie se v důsledku zvýšeného napětí ve šlachách flexorů a extenzorů vytváří kladívkový druhý, třetí a dokonce i čtvrtý prst. To vede k dislokacím a kontrakturám v příslušných kloubech. [12]
Při oslabení vazivového aparátu Choparova kloubu dochází k deformaci (poklesnutí) střední části nohy. [10] Tato patologie se vyskytuje zřídka a je obvykle výsledkem traumatu.
Zadní část také prochází změnou: je ohnutá v oblasti kalkaneu – dochází k její pronaci (vnitřní rotaci), se zvýšením, kdy je diagnostikována subluxace v subtalárním kloubu.
Klasifikace a stadia vývoje valgózní deformity nohy
V závislosti na oddělení deformace nohy – přední nebo zadní, existují různá stádia onemocnění. K určení stadia je nutný rentgen ve dvou projekcích a vyšetření ortopedickým traumatologem.
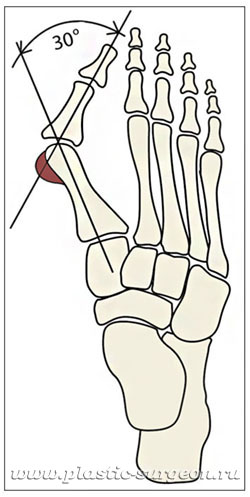
Při deformaci prvního prstu se rozlišují tři stupně na základě úhlů odchylky:
Při zploštění podélné klenby je chodidlo v kontaktu s podlahou celou plochou podešve. [16] Délka chodidla se s mizením klenby mírně zvětšuje. V tomto procesu existují tři fáze:
- Na prvním stupni člověk zpravidla necítí nepohodlí ani bolest. Nohy se však rychleji unaví, dlouhodobá zátěž se tak snadno nepřenáší. Radiograficky je úhel oblouku 130-140 stupňů a výška je 25 mm. [2][14]
- Druhý stupeň diagnostikováno zvýšení úhlu na 141-155 stupňů a snížení oblouku ze 17 na 25 mm. Objevují se bolesti, zhoršené námahou. Staré boty jsou těsné.
- Třetí stupeň – chodidlo je zcela zploštělé, úhel jeho klenby se zvětší o více než 155 stupňů a výška klesne pod 17 mm. Neustálá bolest svalů nohou, kloubů, zad. [7] Vznikají různé komplikace, nelze nosit obvyklou obuv a není možné se pohybovat na velké vzdálenosti.
Při oploštění příčné klenby je oploštění charakterizováno divergenci prstů a zvětšením šířky chodidla. [13] K určení závažnosti ploché nohy tedy dochází měřením úhlu mezi 1. a 2. metatarzální kostí:
- první etapa: nesoulad ne více než 10-12 stupňů;
- na druhém stupni tento úhel se zvětší na 15 stupňů;
- třetí stupeň vyznačující se odchylkou až 19 stupňů.
Komplikace valgózní deformity nohy
Nejčastější komplikací je zánět synoviálních burz (bursae). [12] Projevuje se překrvením, otoky, bolestmi, které se mechanickým působením zhoršují.
Další častou komplikací je vznik artrózy prvního metatarzofalangeálního kloubu – destrukce chrupavky, vznik kostních exostóz (výrůstků), snížení hybnosti a vznik bolestí.
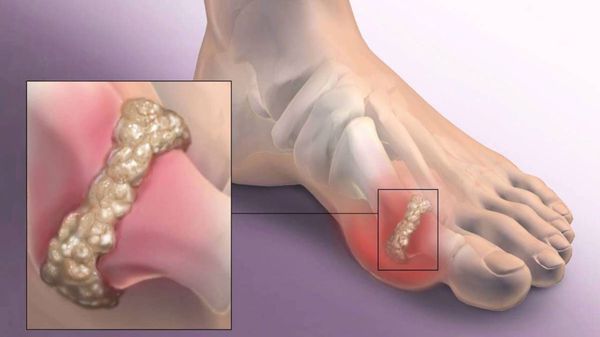
Pokud shrneme zbytek porušení, pak se jedná o lézi kloubů nohy a obecně o porušení chůze. V pokročilých případech trpí koleno, kyčelní klouby a páteř, což se projevuje artrózou a jejich deformací. [9] [12]
Častou komplikací je „calcaneal spur“, která vzniká v důsledku přetažení plantární fascie. [10] Pacienti trpí touto ostrou bolestí při chůzi v patě. Někdy se vyskytuje achilobursitida – zánět v oblasti Achillovy šlachy. Předčasná léčba tedy vede ke komplexu komplikací, které vyžadují další léčbu.
Diagnostika valgózní deformity nohy
Aby bylo možné předepsat adekvátní léčbu a zabránit progresi onemocnění, je nutné provést úplné vyšetření pacienta, aby se zjistily příčiny deformace a určily se fáze procesu.
Základní diagnostické metody:
- konzultace ortopeda-traumatologa na plný úvazek;
- radiografie nohou ve 3 projekcích – za účelem určení stádia onemocnění a také k identifikaci doprovodných patologií, mezi které patří artróza, subluxace a dislokace kloubů. Studie musí být provedena pod zatížením, protože výsledek zakřivení rohů se může lišit o 20%. Všechny výpočty potřebné k určení taktiky léčby se provádějí na rentgenovém snímku.
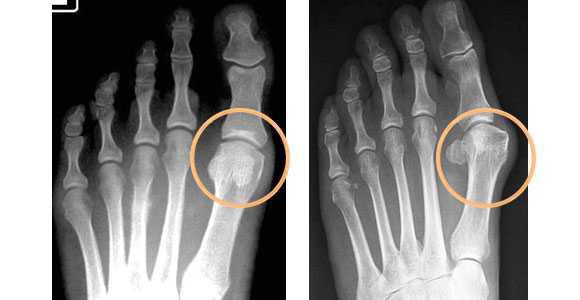
- plantografie – k určení plochých nohou (stop);
- podoskopie – vyšetření plantární části nohy ve stoje;
- pokud je nutné vyloučit jiná onemocnění, lze předepsat CT nebo MRI;
- Ultrazvuk je nezbytný pro studium krevních cév v případě podezření na poruchy krevního oběhu.
Po vyšetření je nutná diferenciální diagnostika k vyloučení onemocnění s podobnými příznaky (artritida, dna, deformující artróza). K tomu jsou předepsány laboratorní testy: zánětlivé faktory, specifické markery a obecné klinické studie. [13]
Léčba valgózní deformity nohy
Za posledních sto let chirurgie nohou nejen neztratila svůj význam, ale také neustále postupuje vpřed s příchodem pokročilejších nástrojů a fixátorů. V současné době je vyvinuto více než 400 typů operací a jejich modifikací pro korekci deformity různých částí nohy. [5] [16]
S počátečními změnami si vystačíte s nízkotraumatickou operací – McBride, metoda Silver, metoda R.R. Škodlivý. [13] V tomto případě se kost nepiluje, ale mění se místo úponu šlachy adduktoru palce. Doba rekonvalescence je minimální a činí 2-3 týdny.
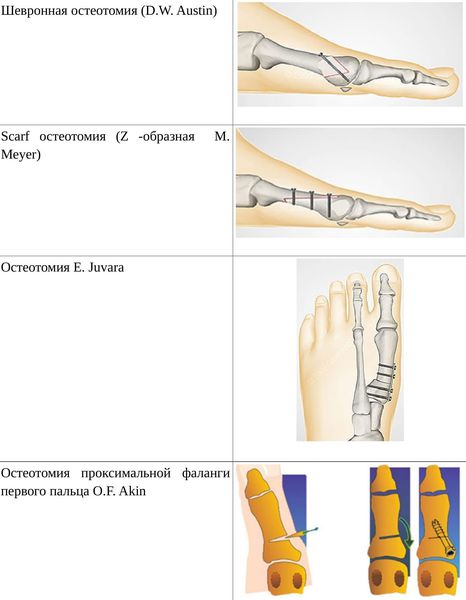
Pokud jsou diagnostikovány stupně II a III, provede se traumatičtější operace – osteotomie (řezání kosti) se správným úhlem a fixací pomocí šroubů nebo pletacích jehel. [12] [15] Existuje mnoho metod pro opravu prvního prstu:
• Distální (aplikuje se, pokud úhel mezi 1. a 2. metatarzální kostí není větší než 14°): Operace Shede – odstranění exostózy (“hrbolků”), klínová osteotomie podhlavníku dle J. Reverdina, operace TR Allena, operace DW Austin (chevron). osteotomie);
• diafyzární (používá se, pokud je úhel mezi 1. a 2. metatarzální kostí od 15° do 22°): M. Meyer osteotomie ve tvaru Z (šátek), operace K. Ludloff, CL Mitchell osteotomie;
• Proximální (úhel mezi I a II metatarzálními kostmi je více než 22°): dvojitá osteotomie Logroscino, klínová osteotomie M. Loison, E. Juvara, osteotomie GW Patton a JE Zelichowski;
Někdy, v přítomnosti deformity proximální falangy prvního prstu, je nutná další OF Akin (Moberg) osteotomie. [13]
Výběr provádí ortopedický traumatolog s přihlédnutím k lokalizaci hlavních změn, kongruenci prvního metatarzofalangeálního kloubu (zachování kloubních povrchů) a závažnosti patologie.
Pokud dojde k destrukci prvního metatarzofalangeálního nebo metatarzofalangeálního kloubu deformující artrózou nebo jinou patologií, pak se provádí artrodéza (zaseknutí, imobilizace kloubu) nebo ve vzácných případech náhrada endoprotézy. [16]
Po operaci pacient chodí 4 týdny ve speciální obuvi (Baruka), která je potřebná k vyložení přednoží. Po kontrolních rentgenových snímcích lékař umožňuje chůzi, zatěžuje celé chodidlo, ale omezuje těžká a sportovní zátěž. Zpravidla se po 2 měsících pacient vrátí k normálnímu životnímu stylu. Upevňovací šrouby nejsou odstraněny a nepřinášejí žádné nepohodlí.
Ke korekci „malých“ paprsků nohy (II-IV metatarzální) se používají Weilovy techniky, subkapitální kloubní osteotomie, DMMO. [9] [15] Pro korekci Taylorovy deformity (XNUMX. metatarzální) – techniky Willson, Bosh a DMMO.
Ke korekci plochých valgózních deformit se používají následující techniky:
- transpozice šlachy;
- medializující osteotomie calcaneus; provoz Bavlna;
- prodloužení bočního sloupku;
- artrodéza Lisfrancova kloubu;
- artroeréza;
- tříkloubní artrodéza. [1][6]
Hlavním úkolem moderních léčebných metod je maximální možné přiblížení všech anatomických a funkčních parametrů normě. Ignorování individuálních vlastností nohy, výběr nesprávné léčebné metody vede nejen k recidivě deformity, ale i k jejímu zhoršení. [18] Odmítání známých a osvědčených operací a masové nadšení pro nové, stejně jako slepé používání stejných operací po desetiletí, bez zohlednění individuálních vlastností každého chodidla, jsou kategoricky nepřijatelné. [13]
Léčba hallux valgus téměř vždy začíná výběrem pohodlné obuvi, která nezpůsobuje tření ani stres. Ke snížení zánětu a zmírnění bolesti mohou být předepsány nesteroidní protizánětlivé léky a fyzikální terapie. [6] Kromě toho jsou možné injekce kortikosteroidů. [jedenáct]
Používají se různé ortopedické produkty (podpory klenby, korektory prstů, meziprstní hřebeny). Použití ortopedických pomůcek v raných fázích k zastavení další deformace příliš nepomáhá. [10] Při těžké deformitě může použití ortopedických výrobků jen mírně snížit bolest.
Ortopedické vložky jsou nedílnou součástí léčby deformity chodidla. [17] Ve většině případů nejsou standardní vložky účinné, proto je nejlepší používat vložky na míru vyrobené přímo pro vaši nohu. [12] Předpoklad: pokud jste před operací nosili ortopedické vložky, je nutné je po operaci vyměnit za nové, protože korigované chodidlo mění své vlastnosti.
Předpověď. Prevence
Při správné léčbě je prognóza pozitivní. Bolest ustává, je dosaženo uspokojivého kosmetického výsledku a chůze se stává pohodlnou. Důležitým bodem je dodržování všech doporučení lékaře, což zajistí hladké pooperační období a sníží riziko relapsu. [13] A samozřejmě, čím dříve se obrátíte na ortopedického traumatologa, tím menší bude objem chirurgické intervence a kratší doba rehabilitace.
Co způsobuje nárůst kosti palce na noze? Je možné zastavit proces sám? Pokud máte operaci, v jaké fázi? Kdy můžeš chodit? A kolik to stojí?
Říká ortopedický traumatolog, chirurg Frau Klinik Tsukanov Vladimir Evgenievich.
Valgusová deformita chodidla – zakřivení palce s růstem hrbolků na jeho bázi. Nejedná se pouze o změnu tvaru nohy a potíže s výběrem/obouváním běžné obuvi, ale také o narušení tlumicích funkcí nohy, což vede ke zvýšení zátěže vyšších kloubů a páteř. V budoucnu se často vyvine deformující artróza nohy a syndrom konstantní bolesti. To znamená, že je porušena hlavní funkce nohy – člověk nemůže normálně chodit.
Co je to “kost” a proč se objevuje?
Při hallux valgus se “kost” (první metatarzální kost) zvětšuje a zakřivuje. Na její hlavě se objevuje výrůstek kosti a pojivové tkáně, tzv exostóza. Palec se odchýlí směrem ven, poté jsou zbývající prsty deformovány. Někdy je odchylka kosti minimální a růst (“kost”) je velký. Stává se to také naopak – s velmi výraznou deformací, malou „boulí“. Deformace se vždy vyvíjí podle individuálního scénáře.
U mužů je hallux valgus 50-60krát méně častý než u žen. To je genetická predispozice. Za jeden z faktorů vývoje se považuje i špatná obuv (podpatky, boty s úzkou špičkou). Vůdčí role však stále patří genetickému programu, který má jen malou šanci na změnu.
Ortopedické boty nemohou zmenšit “buňku”. Takové boty uměle rozdělují zatížení na klenbu nohy, díky čemuž se snižuje zatížení vyšších kloubů. Funkce tlumení nárazů chodidla je duplikována ortopedickou obuví a svaly, které jsou zodpovědné za tlumení nárazů, jsou uvolněné. Uvolní se a přestanou pracovat ve správném množství. Externí fixátor je proto předepsán pouze krátkodobě a po zrušení jsou předepsána fyzioterapeutická cvičení k obnovení zničeného pohybového aparátu. Výrobci ortopedické obuvi lobují za její výrobu a účel, ale ortopedická obuv musí být vybírána pod přísným dohledem lékaře, aby si nepoškodila vlastní funkci tlumení nárazů.
Ortézy oddalují rozvoj deformace, ale nemohou odstranit deformaci, která se vyvinula, nebo obsahují další zakřivení.
Léčba Hallux Valgus
Odstranit hallux valgus deformitu prvního prstu je možné pouze chirurgicky. V současné době existují 3 hlavní způsoby:
- Uzavřená osteotomie prostřednictvím kožní punkce:
Přes punkci speciální frézou se odstraní exostóza a provede se osteotomie: z deformované kosti se vyřízne klínovitý segment. Poté se kost přesune do správné polohy a na prst se přiloží speciální tuhý obvaz. Uzavřená italská technika nezahrnuje instalaci žádných fixátorů do kosti.
Tato metoda má své nevýhody:
Za prvé, „hrbol“ není jen přerůstání kosti, ale také tlustá kožní část a hypertrofované kloubní pouzdro. Při odstranění “hrbolu” uzavřeným způsobem zůstává ztluštělá kůže, takže kosmetický efekt není úplný. Tento kožní váček se může trochu zmenšit, ale úplně se nerozpustí. U jiných metod provedení operace se řezem odstraní všechny přebytečné tkáně a aplikuje se kosmetická sutura, čímž se získá maximální možný kosmetický efekt.
Za druhé, při absenci fixátoru bolest v rehabilitačním období přetrvává déle, protože fragmenty kostí nejsou fixovány.
Moderní fixátory zajišťují úplnou nehybnost kostních fragmentů. Kost samozřejmě nesroste za pár hodin, ale funkčně taková nehybnost již na operačním stole dává kost „téměř srostlou“. To znamená, že se člověk vrátí ke svému obvyklému životu a načte mnohem dříve. - Osteotomie s fixací kosti šrouby:
Při této technice se kost piluje na velkou vzdálenost. Odstraní se také klínovitý segment a následně se kost fixuje titanovými šrouby v korekční poloze.
Velká plocha řezu a řezu kosti znamená, že přívod krve do kosti je vážně narušen. Invazivita operace zvyšuje pravděpodobnost komplikací. I když operace dopadla dobře a kosti držely správně pohromadě, nelze předvídat, zda tělo takové poškození bez problémů zvládne. Výsledkem velkého poranění kosti může být: rozvoj aseptické nekrózy s recidivou deformity; nestabilita držáků vedoucí k opětovnému přemístění; a nejzávažnější komplikací je zánět pooperační rány. - Osteotomie bez použití šroubů – “zlatá střední cesta”:
Tato technologie byla vyvinuta Ústředním traumatologickým a ortopedickým ústavem (CITO) před více než 50 lety, nashromáždilo se mnoho zkušeností. Hlavním rozdílem mezi naší moderní praxí a tím, co bylo provedeno před 30-40 lety, je použití vysoce přesného vybavení, které umožňuje minimalizovat poškození měkkých tkání.
Operujeme živého člověka, jehož všechny tkáně jsou zásobeny krví. Proto považuji za principiální minimalizovat objem poškozených tkání kolem kosti.
Provedeme řez o velikosti cca 15 mm a odstraníme přes něj jak kostní deformitu, tak exostózu. Malá plocha řezu znamená menší pravděpodobnost komplikací, krvácení, poškození vnitřních cév. V souladu s tím kratší doba rehabilitace – fúze umělé zlomeniny a hojení je rychlejší. Vyhlídka na pozitivní výsledek operace se výrazně zvyšuje.
Šrouby používám jen v případě, že se bez nich neobejdu. Ale naše technika nám umožňuje obejít se bez nich téměř vždy. Instaluji kolík, který fixuje kosti. Osteosyntéza je odolnější a zároveň méně traumatická. Při chůzi člověk špendlík necítí, jelikož je uvnitř kosti. Operovaná oblast je nehybná, prst je fixován pevně a rovně. Po 6 týdnech, kdy jehla splní svou funkci, je odstraněna. Technicky jde o jednoduchý postup: čep je uvnitř kosti a jeho špička vyčnívá z nehtové falangy pod měkkými tkáněmi. Jehla se vyjme malým řezem (2-3 mm), zóna zlomeniny, operace již není ovlivněna. Bolestivost zákroku je dána prahem bolesti – někdo potřebuje lokální anestezii, někdo krátkodobou. Po vyjmutí jehly se prst začne pohybovat. K obnovení plného rozsahu pohybu dochází během 2-3 týdnů. Více o metodice.
Po operaci můžete hned druhý den chodit v obyčejné volné obuvi, ve které není tlak na operační plochu. Co se stane dál, závisí na prahu bolesti. Jsou pacienti, kteří již jsou 3 dny přijít na oblékání bez další podpory a bez kulhání, ale někdo potřebuje více času. Obvykle skrz 2 týden člověk vede normální život v domácím objemu – může volně chodit, řídit, sprchovat se, pracovat. Můžete utéct a proskočit 6 týdnů po odstranění držáku.
Cenové rozpětí ve Frau Klinik v tuto chvíli – 65 000 150 000- rublů za jednu nohu. Cena operace není dána ani tak operací jako takovou, ale podmínkami, ve kterých se provádí. Máme komfortní kliniku v centru Moskvy, drahé vysoce přesné vybavení, kompletní sterilitu všech komponent. Používáme pouze syntetické jednorázové materiály a nikdy ne biologické – tím se eliminují bakteriální infekce a obecně se snižuje pravděpodobnost rizik.
Kdy je nejlepší čas na operaci?
Jako u každé léčby platí, že čím menší stadium, tím snazší a jednodušší korekce. Existuje však další faktor: čím později je operace provedena, tím menší je pravděpodobnost opakování. Za hallux valgus je zodpovědná genetika a mladý organismus se více touží vrátit k danému programu. Zralý organismus je méně.
Ale obecně je samozřejmě lepší eliminovat hallux valgus v malých stádiích a nedotahovat věc na 2., 3. stupeň a vážné narušení kvality života. V tomto případě se každý rozhodne sám, kdy je pro něj výhodnější operaci podstoupit.
Kontraindikace eliminace hallux valgus jsou stejné jako u jakékoli jiné operace – celková somatická, plus přítomnost závažných zánětlivých procesů na noze. Problémy s žilami nejsou kontraindikací.





