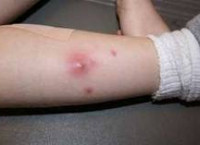
Absces měkkých tkání – Jedná se o dutinu umístěnou ve svalech nebo podkožním tuku, ohraničenou od okolních tkání a vyplněnou hnisavým obsahem. Je charakterizována přítomností edému, hyperémie, bolestivosti kůže a symptomů kolísání v postižené oblasti. Provázené celkovými somatickými změnami: bolest hlavy, hypertermie, malátnost, poruchy spánku. Vyšetření zahrnuje vyšetření, ultrazvuk, radiografii, diagnostickou punkci abscesu a bakteriologické vyšetření jeho obsahu. Po vytvoření abscesu dojde k jeho otevření, následuje pooperační drenáž a výplachy antiseptickými roztoky.
ICD-10


Přehled
Absces měkkých tkání se od ostatních purulentně-zánětlivých onemocnění liší přítomností infiltrativního pouzdra (pyogenní membrány). Pouzdro omezuje absces z blízkých anatomických struktur a zabraňuje šíření hnisavého procesu. Nahromadění značného množství hnisavého exsudátu, zvětšení abscesu a ztenčení jeho pouzdra však může vést k průlomu s uvolněním hnisavého obsahu do okolní tkáně či mezisvalových prostor a rozvoji difuzního hnisavého zánětu – flegmóny.

Příčiny
Absces měkkých tkání je způsoben vstupem pyogenních mikroorganismů do tkáně. Přibližně ve čtvrtině případů je patologie způsobena stafylokokovou infekcí. Patogeny mohou být také streptokoky, Escherichia coli, Proteus, Pseudomonas aeruginosa, klostridie a další patogenní mikroorganismy. Polymikrobiální etiologie je často zaznamenána. U kostní tuberkulózy může být pozorován „studený“ absces způsobený mykobakteriemi. Hlavní příčiny onemocnění:
- Zranění. K průniku pyogenních mikroorganismů dochází častěji při porušení celistvosti kůže v důsledku ran, poranění, mikrotraumat, popálenin, omrzlin a otevřených zlomenin.
- Vzdálená ložiska infekce. Absces měkkých tkání se může objevit, když se mikroorganismy šíří lymfogenními a hematogenními cestami z hnisavých ložisek existujících v těle, například vředy, karbunky, pyodermie atd.
- Lékařské procedury. Infekce může nastat iatrogenní cestou injekcí kontaminovanou jehlou.
- Žíravé kapaliny. Ve vzácných případech je pozorován aseptický absces, ke kterému dochází v důsledku vstupu kapalin (petrolej, benzínu atd.) do tkání, které způsobují nekrózu.
Rizikové faktory
Podle pozorování specialistů v oblasti purulentní chirurgie je příznivé pozadí:
- přítomnost ohniska chronické infekce v těle (sinusitida, chronická tonzilitida, faryngitida);
- dlouhodobé onemocnění gastrointestinálního traktu (gastroenteritida, enteritida, kolitida);
- poruchy periferního oběhu (s aterosklerózou, křečovými žilami, posttromboflebitickým onemocněním);
- metabolické poruchy (obezita, hypotyreóza, nedostatek vitamínů).
Na vzniku a progresi hnisavého procesu se zvláště významně podílí diabetes mellitus s těžkou angiopatií.

CT vyšetření břicha a pánve. Omezená hypodenzní akumulace tekutiny v tloušťce levého m. iliopsoas (psoas absces).
Příznaky
Absces měkkých tkání je charakterizován přítomností lokálních a celkových somatických symptomů. Místní příznaky zahrnují bolest, otok a zarudnutí kožní oblasti umístěné nad abscesem. Tlak na postiženou oblast způsobuje zvýšenou bolest. S povrchovou lokalizací jsou jasně vyjádřeny místní příznaky. Po několika dnech se objeví příznak kolísání, což naznačuje akumulaci tekutého obsahu uvnitř zánětlivého ložiska.
Při hluboko uloženém abscesu nejsou lokální příznaky tak nápadné, nedochází k žádnému kolísání, do popředí se dostávají změny celkového stavu pacienta. Celkové somatické příznaky jsou nespecifické. Pacienti zaznamenávají zvýšenou únavu, periodické bolesti hlavy, únavu, poruchy spánku a zvýšení tělesné teploty, které může dosáhnout 39-40 °C a může být doprovázeno zimnicí.
Komplikace
Hnisavý proces se může rozšířit s rozvojem sepse, která představuje hrozbu pro život pacienta. Další komplikace abscesu jsou:
- flegmóna měkkých tkání šířící se v intermuskulárních a buněčných prostorech;
- hnisavé roztavení stěny blízké velké nádoby s výskytem krvácení;
- zapojení nervového kmene do procesu s tvorbou neuritidy;
- šíření procesu do pevných struktur s rozvojem osteomyelitidy blízké kosti.
diagnostika
Při konzultaci purulentní chirurg věnuje pozornost přítomnosti v anamnéze indikací výskytu zánětlivých příznaků po úrazu, ráně nebo injekci. K identifikaci základních onemocnění se podle indikací podílí terapeut a další specialisté. Plán vyšetření zahrnuje následující diagnostické postupy:
- Objektivní vyšetření. Při vyšetření postižené oblasti lze snadno identifikovat povrchový absces měkkých tkání. Zjišťuje se lokální ostrá bolest, otok, hyperémie a hypertermie, v některých případech je zjištěna fluktuace.
- Doplňkový výzkum. Hluboké abscesy vyžadují ultrazvuk měkkých tkání a diagnostickou punkci. Výsledný materiál je podroben bakteriologickému vyšetření ke stanovení citlivosti pyogenní mikroflóry na antibiotika. Při podezření na „studený“ absces se provádí RTG vyšetření postižené oblasti a PCR diagnostika tuberkulózy.

Léčba abscesu měkkých tkání
Hlavní metodou léčby je chirurgický zákrok. Taktika je určena lokalizací, objemem a fází purulentního procesu, přítomností nebo nepřítomností komplikací. U malých povrchových abscesů je možné ambulantní pozorování. Hospitalizace je nutná pro recidivu, přítomnost komplikací a závažných základních onemocnění, zjištění anaerobní infekce, vysoké riziko šíření hnisavého zánětu při lokalizaci abscesu na obličeji, v blízkosti velkých cév a nervů.
Konzervativní terapie
V počáteční fázi se doporučují konzervativní opatření: protizánětlivé léky a UHF. Následně se kromě chirurgické léčby využívá medikamentózní terapie. Jsou předepsána širokospektrá antibiotika, po obdržení výsledků bakteriálního vyšetření je režim upraven s ohledem na citlivost patogenu. Při generalizaci infekce je nutné provést masivní antibakteriální terapii, detoxikaci, infuze a symptomatická léčebná opatření.
chirurgická léčba
Vytvořený absces měkkých tkání podléhá povinné chirurgické léčbě. Otevření a drenáž obvykle provádí chirurg na ambulantním operačním sále. V chirurgii se v současnosti používá otevřená a uzavřená chirurgická léčba abscesů. Uzavřená intervence se provádí malým řezem a zahrnuje kyretáž stěn a odsávání obsahu abscesu, použití dvoulumenové trubice pro drenáž, aktivní odsávání a výplach dutiny po operaci.
Otevřená metoda léčby zahrnuje vyprázdnění a omytí abscesu antiseptikem po jeho široké disekci, drenáž pomocí širokých pásků, každodenní pooperační toaletu abscesové dutiny a převaz. Nejsou vyžadovány žádné stehy. Po sanitaci léze a vytvoření granulací se používají mastové obvazy. Rána se hojí druhotným záměrem.
Prognóza a prevence
Při včasné adekvátní léčbě je prognóza příznivá. Opožděné vyhledání lékařské pomoci může vést k rozvoji nebezpečných komplikací. Prevence tvorby abscesů spočívá v dodržování pravidel asepse a injekční techniky, používání pouze jednorázových injekčních stříkaček a jehel, včasné léčbě hnisavých procesů různé lokalizace, zvýšení nespecifické odolnosti organismu a adekvátní důkladné primární ošetření ran v případě traumatických poranění. zranění.
Když se škodlivé bakterie dostanou do těla, reaguje univerzální ochrannou reakcí – zánětem. Za určitých okolností se zánět může stát hnisavým. Vzniká hnis – hustá tekutina, která obsahuje hodně bílkovin, mrtvé leukocyty a mikrobiální buňky. Pokud se na jednom místě nahromadí dostatek hnisu, vznikne absces, nebo jednoduše řečeno absces.
Abscesy se mohou objevit v jakékoli části těla, dokonce i v kostech. Nejčastěji se tvoří pod kůží, v podpaží, tříslech, genitáliích, konečníku a dalších místech. Vznikají abscesy pod sliznicí (např. na dásni, při dlouhodobém neléčení kazivého zubu nebo retrofaryngeální absces – zánět tukové tkáně za hltanem), ve vnitřních orgánech: v játrech, v játrech. slezina, ledviny, plíce atd.
Nejčastěji se chirurgové musí vypořádat s podkožními abscesy. O jejich léčbě si povíme níže.
Je možné se s abscesem vyrovnat sami?
V zásadě platí, že pokud je absces menší než 1 cm v průměru a nezpůsobuje velké obavy, můžete se s ním pokusit vypořádat sami. Pomáhají hřejivé obklady na 30 minut 4x denně.
V žádném případě se nepokoušejte absces „vytlačit“. Tlačením na dutinu hnisem v ní vytváříte zvýšené napětí, které přispívá k šíření infekce. Absces nemůžete propíchnout jehlou. Ostrý hrot jehly může poškodit zdravou tkáň nebo krevní cévy pod hnisem. Škodliví mikrobi jistě nevyužijí této příležitosti a vrhnou se na rozvoj nových „území“.
Pokud máte na kůži něco, co připomíná absces, návštěvu chirurga raději neodkládejte. Zvláště pokud:
- absces je velmi velký nebo jich je několik;
- necítíte se dobře, vaše tělesná teplota stoupla na 38 °C nebo více;
- na kůži se objevil vřed;
- z abscesu na kůži se objeví červená čára – to naznačuje, že se infekce rozšířila do lymfatické cévy a vyvinula se lymfangitida.
Je možné vyléčit absces bez jeho otevření?
Dokonce i starověký řecký lékař Hippokrates rád říkal: „Kde je absces, tam je řez“. Od té doby se v principech léčby abscesů změnilo jen málo.
Proč je třeba otevřít absces? Lidské tělo je navrženo velmi moudře, většinou se zbaví všeho nepotřebného. Pokud se někde nahromadil hnis, znamená to, že přirozené mechanismy byly neúčinné. Tělo neví, jak ho odstranit. V tomto případě se dutina s hnisem stává jako časovaná bomba. Patogenní mikroby se mohou rozšířit za absces, což někdy vede k závažným komplikacím, včetně sepse.
Nejlepším řešením v této situaci je uvolnit hnis řezem. Zpravidla poté dochází rychle ke zlepšení a začíná proces hojení.
Po otevření abscesu může chirurg předepsat antibiotika, ale ne všichni pacienti je potřebují.
Jak se otevírá absces?
Operace se obvykle provádí v lokální anestezii. Necítíte prakticky žádnou bolest. Lékař provede řez a vyčistí ránu od hnisu – pomocí speciálního odsávání, nebo ručně, vyzbrojeného gázovým polštářkem.
Jakmile je rána čistá, chirurg do rány vsune prst nebo chirurgické kleště, aby zkontroloval, zda jsou ještě kapsy naplněné hnisem. Někdy jsou uvnitř abscesu přepážky, které jej rozdělují na dvě, tři nebo více „místností“. Je třeba zničit všechny přepážky a uvolnit všechen hnis.
Rána se omyje antiseptickým roztokem. S jeho ušitím ale nespěchají. Pod stehy se může opět hromadit hnis. Dutina by měla zůstat otevřená, aby se lépe čistila a rychleji se hojila. Pro odvod přebytečné tekutiny je v ní ponechána drenáž – pruh latexu, jehož jeden konec je uvolněn ven. Následně se provádějí převazy antiseptickými roztoky, hojivými a antibakteriálními mastmi.





